 頭痛外来
頭痛外来

頭痛というのは誰もが1度は経験したことがある最もありふれた症状でありながら、
診療の中で正しい診断をすることが必ずしも容易ではない症候の一つです。
一般診療の中で「鑑別が容易な頭痛」と「鑑別が困難な頭痛」があります。
緊急で危険な頭痛を除外することは当然ですが、鑑別が容易な頭痛の方が安全な頭痛と思いがちですが、むしろ逆であり、緊急性を要する危険な頭痛であることが多いのです。緊急性では無いつらい頭痛は多く、その頭痛のパターンをひも解いて適切な診断、検査、そして治療に結びつける必要があります。むしろこちらの方こそ鑑別が困難な頭痛と言えます。
患者さんが病歴をうまく教えてくれることで、ピシャリと診断できる場合もありますが、 多くは、複雑な病歴からひも解いて、検査、治療をしていく必要があります。
「たかが頭痛、されど頭痛」。頭痛外来の本質をついたフレーズです。
当院では患者さんとともに診療を進め「笑顔で帰れる頭痛外来」を目指しています。
以下のような症状も頭痛の一種です。頭痛外来を受診してください。
 頭がズキズキする
頭がズキズキする
 頭がガンガンする
頭がガンガンする
 頭がキリキリする
頭がキリキリする
 頭が締め付けられる
頭が締め付けられる
 頭が重たい
頭が重たい
 目の奥が刺される
目の奥が刺される
 こめかみが痛む
こめかみが痛む
 頭の中が膨らむ感じ
頭の中が膨らむ感じ
 チクチクする
チクチクする
 押されている感じ
押されている感じ
 キリで刺されてる感じ
キリで刺されてる感じ
一般診療の中で「鑑別が容易な頭痛」と「鑑別が困難な頭痛」があります。
緊急で危険な頭痛を除外することは当然ですが、鑑別が容易な頭痛の方が安全な頭痛と思いがちですが、むしろ逆であり、緊急性を要する危険な頭痛であることが多いのです。緊急性では無いつらい頭痛は多く、その頭痛のパターンをひも解いて適切な診断、検査、そして治療に結びつける必要があります。むしろこちらの方こそ鑑別が困難な頭痛と言えます。
患者さんが病歴をうまく教えてくれることで、ピシャリと診断できる場合もありますが、 多くは、複雑な病歴からひも解いて、検査、治療をしていく必要があります。
「たかが頭痛、されど頭痛」。頭痛外来の本質をついたフレーズです。
当院では患者さんとともに診療を進め「笑顔で帰れる頭痛外来」を目指しています。
以下のような症状も頭痛の一種です。頭痛外来を受診してください。
 頭がズキズキする
頭がズキズキする 頭がガンガンする
頭がガンガンする 頭がキリキリする
頭がキリキリする 頭が締め付けられる
頭が締め付けられる 頭が重たい
頭が重たい 目の奥が刺される
目の奥が刺される こめかみが痛む
こめかみが痛む 頭の中が膨らむ感じ
頭の中が膨らむ感じ チクチクする
チクチクする 押されている感じ
押されている感じ キリで刺されてる感じ
キリで刺されてる感じ危険な頭痛
 診断・治療が遅れることで命に関わる頭痛。代表的な疾患に以下があります。
診断・治療が遅れることで命に関わる頭痛。代表的な疾患に以下があります。☑くも膜下出血
☑脳動脈解離
☑脳血管攣縮
☑脳腫瘍
☑慢性硬膜下血腫
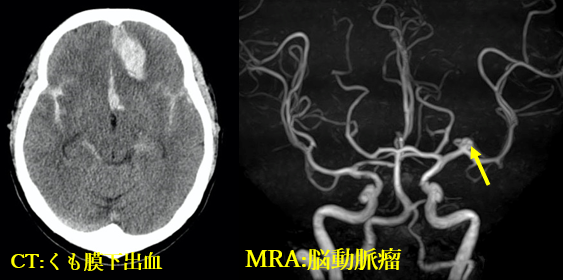
くも膜下出血
多くの場合脳動脈瘤が存在し、動脈瘤が破けることによって起こります。突然にハンマーで殴られたような後頭部や後頸部の痛みで発症します。約半数がお亡くなりになり、残り半数のうち7-8割の人が何らかの神経学的後遺症を生じます。
緊急で破れた脳動脈瘤を判明し、外科的治療(開頭クリッピング術あるいはカテーテルによる動脈瘤コイル塞栓術)を行う必要があります。
頭痛疾患の中で最も危険で、最も迅速に対応すべき疾患と言えるでしょう。
脳動脈解離
血管の一部が剥がれる事を解離と言います。解離を起こすと強い解離痛を伴います。解離した血管近傍で痛みを強く感じますが、日本人は椎骨動脈という後頭部に存在する血管が解離することが多く、それゆえ後頭部痛で発症することが多いです。
血管は主に内膜・中膜・外膜の3層構造となっており、3つの膜は隙間なくくっついています。
しかし何らかの要因で内膜と中膜の間あるいは中膜と外膜の間に血液が入り込み膜を裂いてしまいます。
解離痛のみの場合もあれば、裂かれた血管により血流が途絶し脳梗塞を発症したり、反対に裂かれた血管が外膜にまで及ぶとくも膜下出血を生じる場合もあり大変危険です。
脳血管攣縮
攣縮とは一時的に血管が細くなる現象です。それゆえ一時的に血流低下を生じ、脳梗塞様の神経症状を定することがあります。脳腫瘍
脳腫瘍の頭痛は突発的に生じる事は多くありません。腫瘍により頭蓋内圧が上昇することによって生じます。特に朝起床時のmorning headacheが特徴的で、突然嘔吐を伴うことがあります。
慢性硬膜下血腫
頭部外傷後1-2ヶ月経つと、頭の中に(正確には硬膜と脳表面の間に)じわじわと血液が溜まってくることがあります。ワインレッド色をした固まらない血液で、一定量溜まると頭痛や手足の麻痺、認知症城などを呈します。
これも血腫による頭蓋内圧が高くなることによって生じる頭痛で、外科的に血腫を除去する手術が必要となります。
辛いけど危険ではない頭痛
 多くの頭痛がこの中に入ります。一次性頭痛といって病気に由来する頭痛ではありません。命には関わらないものの症状は辛いのも特徴です。代表的には以下があります。
多くの頭痛がこの中に入ります。一次性頭痛といって病気に由来する頭痛ではありません。命には関わらないものの症状は辛いのも特徴です。代表的には以下があります。☑片頭痛
☑筋緊張性頭痛
☑群発性頭痛
☑頭の神経痛
☑薬物乱用頭痛
☑鼻・副鼻腔炎による頭痛
☑頭蓋内圧の異常による頭痛
☑静脈洞血栓症
☑キアリ奇形
片頭痛
どちらか一方の側にズキンズキンとする頭痛が一般的ですが、しばしば両側性にも生じます。光がまぶしかったり、音がうるさく感じたりと視覚過敏を伴います。また、頭痛により嘔気嘔吐など消化器症状を伴うことも特徴です。痛みは頭だけではありません。顔面や眼の奥が痛むなど多彩です。
頭痛の前駆症状として目がチカチカしたり、視野が一部かけたりする閃輝暗点(せんきあんてん)という現象を伴うことも多く、閃輝暗点が30分程度続いたのちに頭痛が続きます。
閃輝暗点だけで頭痛がない場合や信じられないと思いますがお腹の痛み「腹痛」も片頭痛症状の一種であったりします。
片頭痛の有病率は8-9%程度と言われており日本人の850万人が罹患しているとも言われています。治療は薬物療法、生活習慣の是正です。
薬物療法
❶頭痛発作を抑えるお薬
☑ソマトリプタン(®イミグラン)錠剤・点眼薬
☑ゾルミトリプタン(®ゾーミック)錠剤
☑エレトリプタン(®レルパックス)錠剤
☑リザトリプタン(®マクサルト)錠剤
☑ナラトリプタン(®アマージ)錠剤
❷頭痛を予防するお薬
☑エムガルティ
☑アミトリプチリン塩酸塩(®トリプタノール)錠剤
☑β遮断薬のプロプラノロール(®インデラル)錠剤
☑バルプロ酸(®セレニカ・®デパケン)錠剤
☑カルシウム拮抗剤のロメジリン(®ミグシス・®テラナス)錠剤 生活習慣の是正
☑ストレスの軽減(リラックスする)
☑睡眠時間の確保
☑光や音・匂いなどの刺激を避ける
☑食生活の見直し(アルコールやチーズ、チョコレート、ピーナッツなどを避ける)
筋緊張性頭痛
最も頻度の多い頭痛です。頭痛全体の半数はこのタイプの頭痛なのではないでしょうか?姿勢の悪さやパソコンやゲームのやりすぎなど、筋肉の緊張が亢進する事により生じます。
後頭部中心の鈍痛やこめかみが締め付けられる、頭が重たいなどと訴えることも多いですが、時にズキンズキンと激しい痛みを伴います。
治療は対症療法でマッサージや肩を温めることで軽減します。また日常生活での姿勢を正すことも効果的です。お薬を使用する場合は一般的な鎮痛薬を内服します。
予防薬としては抗うつ薬や筋弛緩薬、または漢方薬(鈞藤散、葛根湯、麻黄湯など)を使用する場合があります。
群発性頭痛
多くは一側性で片方の目がえぐられるような痛みで、じっとしていられずのたうち回ります。嘔吐など消化器症状を伴うことは少なく、目を充血させ涙や鼻水が出たりします。おおよそ1年に1回、1ヶ月間程度続きますが、それ以外の時には通常痛みは有りません。朝方1時頃の決まった時間に1時間程度持続する激しい頭痛です。群発頭痛の有病率は1000人に1人程度と少ないため、見落とされがちです。高濃度の酸素吸入が効果的と言われています。
頭の神経痛
顔面には三叉神経、頭には後頭神経(小後頭神経と大後頭神経)という知覚神経があります。これらは末梢神経と言われますが、いろいろな原因で刺激されることによって起こる頭痛です。中でも身体的・精神的なストレスである可能性が高いと言われています。強い針で刺したような、あるいは焼け付くような痛みが特徴的です。身体的ストレス:姿勢の異常、長時間同じ姿勢でいた後、硬い枕、頭部打撲、貧血、甲状腺ホルモン異常、悪性腫瘍など
薬物乱用頭痛
鎮痛薬の飲み過ぎによる頭痛なので、鎮痛薬を中止すれば改善するはずなのですが、なかなかそう簡単にはいきません。頭痛の原因は薬物過剰摂取にも関わらず、頭痛があるから内服をしてしまうという負のサイクルが生じます。主治医と相談し、生活パターンなどを共有しなが1つ1つ克服していきましょう。鼻・副鼻腔炎による頭痛
頻度は少ないが、いや、時期によっては比較的多いかもしれない頭痛として鼻・副鼻腔関連の頭痛があります。副鼻腔炎にも急性なものと慢性・再発性のものがありCTやMRIなどの画像にて副鼻腔に所見が有るだけでは、これによる頭痛かどうかは断定できません。臨床的に副鼻腔炎と頭痛が合致する所見を認める必要があります。眼周囲の強い頭痛を有することも多く、群発頭痛や片頭痛などとの鑑別に苦慮する場合があり、診断が遅れてしまいます。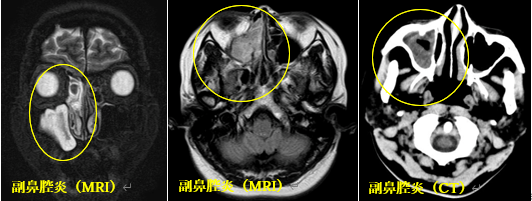
(CT:右顔面から側頭部の痛みで来院。初めは虫歯かと思い歯科を受診している。)
頭蓋内圧の異常による頭痛
頭蓋骨の中(頭蓋内と言います)の圧は頭蓋内圧と呼ばれ60-150mmH2Oと常に一定を保っています。この頭蓋内圧が低くても高くても頭痛が生じます。低髄圧による頭痛(低髄圧性頭痛)
頭蓋内圧が極度に低下してしまった病態を低髄圧症と呼びます。低髄圧症になってしまう理由の多くは、頭蓋内にある脳脊髄液がどこからか漏れ出してしまい、頭蓋内に脳脊髄液が減少してしまうことが原因となります。髄液が漏れ出てしまう原因として、例えば腹部や下肢、お産の手術をした際に腰から麻酔(硬膜外麻酔)を多なったことで、一部傷ついた硬膜から脊髄液が漏れてしまうという理由があります。また、怪我(外傷)によって何らかの機序で瘻孔が生じ、そこから漏れ出る場合もあります。全く原因が分からない場合も多く、その場合は特発性低髄圧症と呼びます。
症状は頭痛とともに光過敏、耳鳴り、聴力低下、項部硬直(首後ろが硬くなる)、悪心嘔吐など多彩ですが、最も特徴的な所見は頭痛です。「起立性頭痛」と言って、横になると(臥位)頭痛は改善・消失し、座位や立位にて耐えがたい頭痛が生じます。 頭部のCTやMRIにて脳脊髄液が減少していることを示唆する所見や、脊髄MRIにて脊髄液漏出部位の同定、あるいは放射線同位元素を用いたRI検査にて脊髄液の漏出部位を同定することで診断できます。
治療法は、安静とともに点滴を行ったり、水分補給やカフェインを補給、腹帯を使用したりします。また自分の血液を漏出部に付ける(血液が血管の外では固まってしまうという原理を利用する)硬膜外血圧パッチ術などがあります。
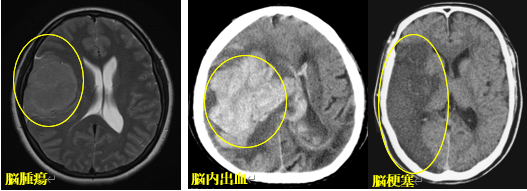
頭蓋内圧亢進による頭痛
頭蓋骨は風船のように外側に伸びることはありません。そのため、頭蓋内に本来あるべきもの以外が占拠することにより頭蓋内の圧は上昇します。この病態を頭蓋内圧亢進と呼びます。
最も代表的な頭蓋内圧亢進症は脳腫瘍や脳内出血、外傷による硬膜下血腫や脳挫傷です。腫瘍や出血による血の塊によって頭蓋内の内容物が増えるため、圧力が高くなるのです。また、脳梗塞や脳炎など脳細胞にダメージが生じることで、一時的に1つ1つの脳細胞がむくむため頭蓋内圧の亢進を起こす場合も有ります。
頭部外傷から1−2ヶ月が経過した際に発生する慢性硬膜下血腫は、血腫が時間をかけて徐々に増大するため、ある一定量に血腫が増えると持続性の不快な頭痛が続きます。
脳腫瘍による頭蓋内圧亢進による頭痛は、モーニング頭痛(morning headache)と言って朝起床時の頭痛が典型的です。
静脈洞血栓症
「静脈洞は」、脳細胞で使用した血液が細い静脈(脳表の静脈)から始まり、それらが心臓に戻るために束ねられた言わば静脈の大河川です。静脈洞血栓症は静脈洞が血栓で閉塞することにより、血液が頭蓋外へ出て行きにくくなる病態です。つまり、脳表の静脈の受け皿である静脈洞が閉塞するため、脳の細胞から排泄される血液(静脈)の流れが滞るため、脳細胞がむくみ頭蓋内圧亢進が生じます。また、脳細胞の静脈が膨張し出血を起こしてしまう場合や、静脈の流れが止まってしまうことで脳細胞が浮腫んで壊死してしまう(静脈性梗塞)ことがあります。原因としては経口避妊薬(低容量ピル)やホルモン剤(プロゲステロンなど)、周産期の凝固異常などが挙げられます。静脈洞近傍の炎症(副鼻腔炎や乳突蜂巣炎など)が関与している報告もあります。また、喫煙とも関連があり喫煙者に多い傾向です。しかし原因不明なことも多く、20-30%は誘因なく発症する場合があります。
頭痛や眼の奥の痛み、悪心嘔吐など非特異的な症状で発症する場合や、てんかん発作(けいれん)や麻痺、意識障害など重篤な神経症状を呈する場合があります。
キアリ奇形
後頭部に限局するような痛みで、咳やくしゃみなど頭蓋内圧を一時的に上昇させる手技や動きで誘発される間欠的な頭痛(持続しない頭痛)が特徴的です。片頭痛に典型的な悪心や羞明(まぶしさ)を伴いません。咳による頭痛(咳嗽頭痛)の30−40%にキアリ奇形I型を認めます。画像では小脳扁桃が頭蓋骨の底部にある大後頭孔より5-6mm以上下垂しています(脊柱管側に小脳が落ち込む)。頭痛のみで発症する場合も多く、その場合の診断は画像のみでは慎重になります。時に低髄圧症候群の可能性もあります。脊髄空洞症や水頭症などを併発していることもあり、神経症状を伴う場合には外科的治療が必要なことがあります。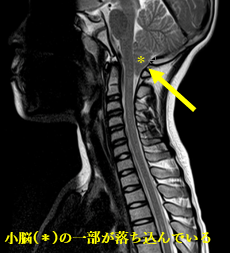
画像検査の重要性と意義
片頭痛と緊張性頭痛は頭痛全体として最も頻度が高い頭痛です。CT検査やMRI検査ではこれらの片頭痛や緊張性頭痛を診断することはできません。しかし、症状として片頭痛が起きる脳動静脈奇形やCADASIL、MELASといった先天性疾患、また、急性副鼻腔炎・脳腫瘍・くも膜下出血など二次性頭痛と関連する疾患などを否定する必要があります。そのため初めて片頭痛や緊張性頭痛と診断する時や、これまでの頭痛と違う頭痛や頭痛の変化を訴えて受診されている場合を中心に、画像診断では少なくとも何も異常がないことを確認するという重要な意義があります。一方で、脳梗塞やくも膜下出血で発症した椎骨動脈解離や静脈洞血栓症は比較的容易に診断に至りますが、突然生じる後頭部痛や後頸部痛に対してどこまで積極的にこの疾患を疑うかということです。例えば、幸いにも頭痛のみを症状として発症した椎骨動脈解離は2−3ヶ月間で自然治癒が期待できますが、自然治癒する2−3ヶ月間は血管の再解離により脳梗塞やくも膜下出血に移行してしまう可能性が高く慎重な経過観察が必要となります(かろうじて頭痛の状態で止まっていると言えます)。この診断は頭部MRA(脳の血管を見るMRI検査)を行うことで容易に診断がつきます。よく似た症状の病気(鑑別診断)としては、後頭神経痛、一次性咳嗽性頭痛、小脳や後頭葉の小出血、静脈洞血栓症、RCVSなどが考えられます。これらの診断(鑑別)は画像診断が中心で、頭部単純CTとMRI/MRA検査を速やかに検討する必要があります。
画像検査の目的は頭痛症状を説明できる「異常所見」を見つけることに有りますが、異常所見がある頭痛の場合は重篤な場合も多く緊急性を要します。逆に画像上で頭痛の責任病巣は認めないという「異常なし」を確認する目的や、同時にMRI検査は予防医学的に「近い将来で脳の疾患に陥りやすいかどうか」など、脳実質や脳血管の状態からその危険因子を見出す目的も有ります。
それゆえ、頭痛外来と画像診断には深い関係があると言えます。
小児には頭痛があるのでしょうか。
実は小児にも大人と同様頭痛を持つ子供は多いのです。小児の頭痛は精神的なものと誤解され、学校や家庭で不当な扱いを受けているケースがよく有ります。実際、子供も片頭痛が非常に多いのです。片頭痛は2歳後半頃より生じ、幼いために表現能力に差があります。小児にも緊張型頭痛がありますが、外来受診する小児の半数以上は片頭痛です。
成人と少し異なる点は、持続時間が若干短い場合がある点(1時間程度で改善する事もある)や、前頭部では両側性であることが多い点です。
小児の片頭痛の治療薬は即座にトリプタン製剤は使用せず、イブプロフェンやアセトアミノフェンを用います。
予防薬にも抗ヒスタミン剤や抗うつ剤などを用います。
慢性連日性頭痛により生活に支障が出る場合もあり、多くは片頭痛や緊張性頭痛であることが特徴です。
一方で心理的社会的要因も関与していることも多く不登校につながります。朝に頭痛が多い起立性調整障害を伴う頭痛や午後に頭痛が多くなる脳脊髄液減少症の頭痛などがあります。
良い子ほど多く、ストレスが引き金となっており、学校や家庭での心の葛藤を言語化できれば頭痛は軽減します。
実は小児にも大人と同様頭痛を持つ子供は多いのです。小児の頭痛は精神的なものと誤解され、学校や家庭で不当な扱いを受けているケースがよく有ります。実際、子供も片頭痛が非常に多いのです。片頭痛は2歳後半頃より生じ、幼いために表現能力に差があります。小児にも緊張型頭痛がありますが、外来受診する小児の半数以上は片頭痛です。
成人と少し異なる点は、持続時間が若干短い場合がある点(1時間程度で改善する事もある)や、前頭部では両側性であることが多い点です。
小児の片頭痛の治療薬は即座にトリプタン製剤は使用せず、イブプロフェンやアセトアミノフェンを用います。
予防薬にも抗ヒスタミン剤や抗うつ剤などを用います。
慢性連日性頭痛により生活に支障が出る場合もあり、多くは片頭痛や緊張性頭痛であることが特徴です。
一方で心理的社会的要因も関与していることも多く不登校につながります。朝に頭痛が多い起立性調整障害を伴う頭痛や午後に頭痛が多くなる脳脊髄液減少症の頭痛などがあります。
良い子ほど多く、ストレスが引き金となっており、学校や家庭での心の葛藤を言語化できれば頭痛は軽減します。
女性の頭痛
女性の頭痛には若い頃は片頭痛が多く、閉経後など年齢と共に緊張性頭痛が多くなります。これは性ホルモンとの関わりが強いからです。
生理周期の関係で頭痛が頻繁に来るため、急性期治療薬に頼りすぎて薬物乱用頭痛へと移行してしまいます。
閉経後はエストロゲンが減少とこの時期の家庭環境のストレスなどで緊張性頭痛が増加します。更年期時には以前あった片頭痛が無くなる患者さんも多いです。
生理に伴う頭痛は、生理前後も該当します。月経痛と間違われ片頭痛が見落とされるケースもあります。片頭痛と診断すれば予防薬を生理前後で投与して苦痛を抑えられますので診断は慎重に行ます。
若い女性は妊娠との関係もあるため、抗てんかん薬で片頭痛の予防薬の一種であるバルプロ酸は使いにくい(胎児奇形を誘発するため)ため、妊娠の確認は必要です。使うとしても低容量のバルプロ酸を使用します。
一方で、妊娠中はエストロゲンが上昇するため、片頭痛は激減し一時の幸せを感じられるケースも多いのが実際です。
ライフサイクルにより頭痛は変化します。若年時は痛みをともなわない周期性嘔吐、次第に頭痛が生じ20-30歳台でピーク、更年期に移行するにつれ片頭痛は消失し緊張性頭痛となってゆきます。この時に適切な治療をしていないと薬物乱用性頭痛に陥ってしまうのです。
女性の頭痛には若い頃は片頭痛が多く、閉経後など年齢と共に緊張性頭痛が多くなります。これは性ホルモンとの関わりが強いからです。
生理周期の関係で頭痛が頻繁に来るため、急性期治療薬に頼りすぎて薬物乱用頭痛へと移行してしまいます。
閉経後はエストロゲンが減少とこの時期の家庭環境のストレスなどで緊張性頭痛が増加します。更年期時には以前あった片頭痛が無くなる患者さんも多いです。
生理に伴う頭痛は、生理前後も該当します。月経痛と間違われ片頭痛が見落とされるケースもあります。片頭痛と診断すれば予防薬を生理前後で投与して苦痛を抑えられますので診断は慎重に行ます。
若い女性は妊娠との関係もあるため、抗てんかん薬で片頭痛の予防薬の一種であるバルプロ酸は使いにくい(胎児奇形を誘発するため)ため、妊娠の確認は必要です。使うとしても低容量のバルプロ酸を使用します。
一方で、妊娠中はエストロゲンが上昇するため、片頭痛は激減し一時の幸せを感じられるケースも多いのが実際です。
ライフサイクルにより頭痛は変化します。若年時は痛みをともなわない周期性嘔吐、次第に頭痛が生じ20-30歳台でピーク、更年期に移行するにつれ片頭痛は消失し緊張性頭痛となってゆきます。この時に適切な治療をしていないと薬物乱用性頭痛に陥ってしまうのです。
頭痛と花粉症
昔から頭痛と花粉症は離れられない関係に有ります。頭痛を主訴に来院する花粉症の患者さんは多いのです。その正体は花粉症による副鼻腔炎です。
頭痛の様子は、前頭部の締め付けれられる頭痛、目の奥の痛み、顔の痛みなど様々です。これだけを聞くと緊張型頭痛にも片頭痛にも三叉神経痛にもとれてしまいます。
花粉症は、植物の花粉を原因物質(アレルゲン)としておきるアレルギー症です。原因物質としては、日本ではスギが多く、花粉症の約70%がスギ花粉症と言われています。その他にもヒノキ、シラカンバ、ハンノキ、ヨモギといった植物があり、ほぼ年中みられます。また、その年に飛散する花粉数によって症状の強さが変わります。
花粉が鼻や目の粘膜に触れると、発作性のくしゃみ、鼻水、鼻詰まりのアレルギー性鼻炎と目のかゆみ、充血のアレルギー性結膜炎などの一連のアレルギー症状を引き起こします。また症状も、くしゃみ・鼻水がつらいタイプと、鼻づまりが強くなるタイプに分けられます。
花粉症の三大症状と言えば、鼻の症状となる「くしゃみ」「鼻水」「鼻づまり」です。眼の場合は「目のかゆみ」「充血」「涙が出る」となります。中でも「目のかゆみ」は、最も多くの人が悩み困っている症状です。その他にも、「目がはれぼったい」「目やにが出る」「目がごろごろする」「かすむ」「まぶしい」「痛い」などの症状がみられます。
花粉症の症状は目や鼻だけでなく、実は様々な全身症状がみられます。特に当院では頭痛を主訴に受診する患者さんに頭部画像を撮影すると副鼻腔炎が原因で有る事が少なからずおります。
花粉症が悪化してから治療を始めると、お薬が効きづらく、症状もなかなか改善しません。最近では、花粉が飛散する2週間くらい前から薬物療法を始める初期治療という方法が推奨されています。症状が現れる時期を遅らせる、症状を軽くする、症状がみられる期間を短くする、薬剤の使用を少なくできるなど、多くのメリットがありますので、お早目に当院までご相談下さい。
詳しくはブログをご覧ください。
ブログはこちら
昔から頭痛と花粉症は離れられない関係に有ります。頭痛を主訴に来院する花粉症の患者さんは多いのです。その正体は花粉症による副鼻腔炎です。
頭痛の様子は、前頭部の締め付けれられる頭痛、目の奥の痛み、顔の痛みなど様々です。これだけを聞くと緊張型頭痛にも片頭痛にも三叉神経痛にもとれてしまいます。
花粉症は、植物の花粉を原因物質(アレルゲン)としておきるアレルギー症です。原因物質としては、日本ではスギが多く、花粉症の約70%がスギ花粉症と言われています。その他にもヒノキ、シラカンバ、ハンノキ、ヨモギといった植物があり、ほぼ年中みられます。また、その年に飛散する花粉数によって症状の強さが変わります。
花粉が鼻や目の粘膜に触れると、発作性のくしゃみ、鼻水、鼻詰まりのアレルギー性鼻炎と目のかゆみ、充血のアレルギー性結膜炎などの一連のアレルギー症状を引き起こします。また症状も、くしゃみ・鼻水がつらいタイプと、鼻づまりが強くなるタイプに分けられます。
花粉症の三大症状と言えば、鼻の症状となる「くしゃみ」「鼻水」「鼻づまり」です。眼の場合は「目のかゆみ」「充血」「涙が出る」となります。中でも「目のかゆみ」は、最も多くの人が悩み困っている症状です。その他にも、「目がはれぼったい」「目やにが出る」「目がごろごろする」「かすむ」「まぶしい」「痛い」などの症状がみられます。
花粉症の症状は目や鼻だけでなく、実は様々な全身症状がみられます。特に当院では頭痛を主訴に受診する患者さんに頭部画像を撮影すると副鼻腔炎が原因で有る事が少なからずおります。
花粉症が悪化してから治療を始めると、お薬が効きづらく、症状もなかなか改善しません。最近では、花粉が飛散する2週間くらい前から薬物療法を始める初期治療という方法が推奨されています。症状が現れる時期を遅らせる、症状を軽くする、症状がみられる期間を短くする、薬剤の使用を少なくできるなど、多くのメリットがありますので、お早目に当院までご相談下さい。
詳しくはブログをご覧ください。
ブログはこちら
