

-
血管内治療って聞いたことありますか?
2021.05.26こんばんは。院長のKです。
本日は午前中は警察病院で手術、午後はクリニックでの外来でした。
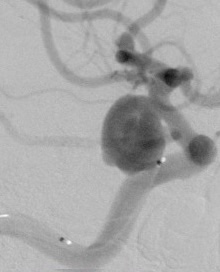
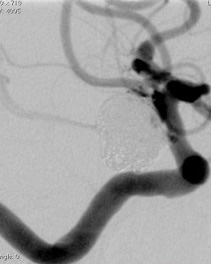
今日の手術は脳動脈瘤のコイル塞栓術です。
脳動脈瘤は脳血管にできる膨らみ(こぶ)なのですが、ある一定以上の大きさになると、コブの壁が破れて出血します。これをくも膜下出血と呼びます。くも膜下出血になってしまうと半数はお亡くなりになり、残りの7割以上に神経後遺症を伴う大変危険な病気へと様変わりします。
脳動脈瘤の保有率は1/100人とも言われますが、ほとんどの方が経過観察です。形状や大きさが変化し、出血のリスクが高くなった場合には、脳動脈瘤を死活化させるために手術を行います。
一昔前は、前例、頭を切る手術、開頭術を行い脳動脈瘤の入り口をチタン製のクリップにて挟む(首ちょんぱするイメージ)ことで、動脈瘤内に血流が流れるのを遮断します。これを開頭脳動脈瘤頸部クリッピング術と言います。
一方、ここ15年で治療は大きく変わり、頭を切らずに治療するカテーテル治療も脳動脈瘤の主流となってきました。これを「血管内治療」と言います。血管内治療は脳の血管の病気をカテーテルを使って治す手術の総称です。脳動脈瘤コイル塞栓術ではプラチナ製の金属コイルを脳動脈瘤の中に充填していきます。脳動脈瘤の他に、首の血管が細くなった時に入れるステント術(ない頸動脈ステント留置術)や脳梗塞の超初期に血栓が脳血管に詰まった際に血栓を取り除く機械的脳血栓除去術などがあります。また、脳動静脈奇形や硬膜動静脈瘻といった血管の異常構造に対するカテーテル治療や脳腫瘍を取り除く前の術前処理として腫瘍を栄養する血管をカテーテルにて接近し、血流を遮断する事を行います。
血管内治療は従来の開頭術と比して脳に直接触れない、傷は足の付け根に2ー3mm程度と体の負担には非常に優しく、また傷の治癒をまたない為、入院期間も開頭術の1/2〜1/3程度と負担が少ないのが特徴です。
私は、もともと脳神経外科医として専ら開頭術を行う医師でしたが、脳神経外科の専門医を取得し、次なる専門性を得る為にセカンドステップでは血管内治療を専従しました。
東京警察病院は、昔からの指折りの血管内治療施設であり、日本の血管内治療の草分け的な存在でしたので、2009年より血管内治療を勉強するために警察病院へ赴任しました。3年後に血管内治療専門医を取得。その後より手術術者と論文まとめ、学会活動を経て2016年に脳血管内指導医を取得しました。この時は指導医になるために必死で勉強し、症例を積み重ね論文を書き、当時では最年少で指導医を取得できたのです。5年ごとに手術実績や学会活動の報告を提出し、本日指導医の更新資格証明書が送付されました。
本日の手術も含め、週に1度は指導医として手術に携わり、私自身のup to dateを行い、診療所での日常診療に役立つ知識を身につける事も私の今の生活リズムになっています。
頭痛外来の多くは良性の頭痛ですが、その中にくも膜下出血を始めとする非常に危険な頭痛も隠れてります。また脳動脈流も局所の髄膜炎の影響か、頭痛を誘発するため、頭痛で検査をした患者さんにしばしば脳動脈瘤を認めます。
コロナウイルスの様なウイルス感染症を除くと、脳動脈瘤は人間を殺す最も小さな構造物であろうと思います。1mm程度の動脈瘤に人間の命は脅かされるのかと思うと、治療の現役者でいないと外来診療にて大切なメッセージを伝えられない気がしています。それが、私が今も足繁く手術に行く原動力になっているのかも知れません。

最新の記事
- 2024年11月23日
MRI検査の血管撮影について - 2024年11月20日
新しい認知症治療薬「ケサンラ点滴静注薬」の登場。 - 2024年11月17日
高血圧性脳出血 - 2024年11月09日
リハビリの重要性と日々の積み重ねの大切さ - 2024年11月06日
頭の痛い時の薬を整理しましょう
